Trasplantado por primera vez a una persona viva un hígado de cerdo modificado genéticamente

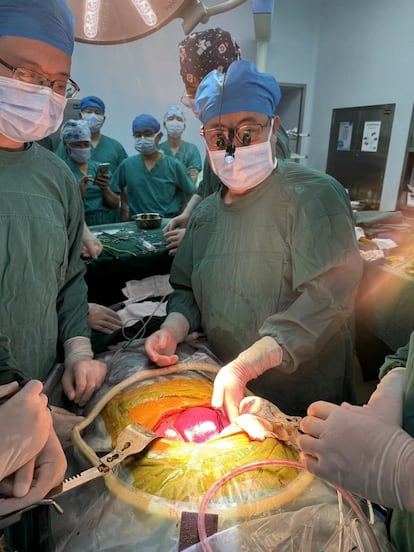
El camino hacia el uso de órganos de animales —modificados genéticamente— para trasplantes en humanos parece cada vez mejor pavimentado. Pero es un camino con importantes obstáculos todavía. Así lo demuestra el caso que se publica este jueves: la primera persona viva a la que se le ha trasplantado un hígado de cerdo modificado genéticamente. Este paciente, de 71 años, con cirrosis y cáncer de hígado, pudo aprovechar este órgano durante más de un mes, en el que funcionó correctamente.
Pero en el día 38 surgieron unas complicaciones que obligaron a deshacer lo andando y, finalmente, este hombre acabó muriendo cuatro meses después, en el día 171 tras el trasplante. Por tanto, es un paso que demuestra que es posible, pero también lo complicado que es conquistar este terreno en un ámbito, el de los trasplantes, donde la necesidad de órganos viables es acuciante.
“Este caso demuestra que un hígado de cerdo modificado genéticamente puede funcionar en un ser humano durante un periodo prolongado”, asegura el investigador principal del trabajo, Beicheng Sun, del Hospital Universitario de Anhui, en Hefei (Anhui, China). “Es un paso crucial que demuestra tanto el potencial como los obstáculos pendientes, especialmente en lo referente a los problemas de coagulación y complicaciones inmunitarias que deben resolverse”, reconoce este especialista en una nota difundida por la revista en la que se publica su logro, Journal of Hepatology.
En China, de donde era este paciente, cientos de miles de personas sufren insuficiencia hepática cada año, pero en 2022 apenas unas 6.000 recibieron un trasplante. En Europa, el año pasado hubo más de 22.000 pacientes en lista de espera para recibir un trasplante de hígado y de ellos únicamente la mitad recibieron el ansiado trasplante y más de 2.300 pacientes fallecieron en lista de espera. Según la Organización Mundial de la Salud, miles de pacientes mueren cada año esperando un trasplante de órgano debido a la escasez de donantes humanos.
En los últimos años, también se ha logrado trasplantar con éxito corazones, riñones y pulmones de cerdo a pacientes humanos, en un campo que demuestra ser una vía esperanzadora para millones de personas. Pero algunos son pacientes en muerte cerebral y otros mueren al poco de recibir el órgano, por lo que los pasos siguen siendo cautelosos.

El procedimiento publicado ahora se realizó en un hombre de 71 años con cirrosis por hepatitis B y carcinoma, y que no era candidato a trasplante hepático humano. Los cirujanos le implantaron un injerto auxiliar procedente de un cerdo con 10 modificaciones genéticas, entre ellas la introducción de genes humanos para mejorar la compatibilidad inmunitaria y para reducir las posibilidades de coagulación.
La operación se realizó el 17 de mayo de 2024 y una semana después todo iba estupendamente, según publicó la universidad: “El paciente pudo caminar libremente, no se encontraron reacciones de rechazo hiperagudas o agudas, el sistema de coagulación no se vio afectado y la función hepática había vuelto a la normalidad”.
Pero tras un mes produciendo bilis sin problemas, las cosas se complicaron, obligando a retirar el injerto. El paciente sufrió posteriormente varios episodios de hemorragia digestiva y falleció.
Esta técnica para conseguir hígados, conocida como xenotrasplante (de una especie distinta de la humana), ya se había probado con hígado de cerdo en dos personas, una en China y otra en Estados Unidos, pero en estado de muerte cerebral. Aquel trasplante chino se realizó en marzo de 2024 por un equipo encabezado por el cirujano Lin Wang. “Funcionó muy bien en el cuerpo humano”, dijo el médico. Su trabajo se publicó en mayo en Nature, un escaparate científico mucho más relevante que la revista en la que se publica el logro actual.
La diferencia es que en esta ocasión se efectuó un trasplante auxiliar, sin que se extrajera el órgano del paciente por completo. Lo publicado en Nature fue la primera prueba de concepto, al conseguir encender un hígado de cerdo en el receptor, a pesar de su condición, y consiguió funcionar diez días (hasta que la familia pidió que se acabara el experimento).
El doctor Beicheng Sun responde con un escueto “sí, estoy de acuerdo” cuando se le pregunta si el desenlace de su paciente es una muestra de que estos avances son más complicados de lo que parecen. La misma respuesta recibe EL PAÍS al preguntarle si China va por delante de Estados Unidos en esta carrera científica por un xenotrasplante viable y permanente. Sun recibió gran atención de los medios chinos cuando se anunció el trasplante (hasta difundieron una foto del paciente), pero no ha publicado los detalles de su trabajo científico hasta este jueves. Dos meses después de la operación, China sancionó a Sun por conductas poco éticas en el acceso a fondos públicos para sus investigaciones.
Todavía no es una puerta abierta“Desde el punto de vista científico, el caso demuestra que un hígado de cerdo modificado genéticamente puede injertarse, funcionar y ofrecer soporte sintético en un receptor humano, al menos durante varias semanas”, señala un editorial que acompaña al estudio, firmado por un grupo de especialistas. Los cuatro firmantes, liderados por el alemán Heiner Wedemeyer, concluyen: “Este estudio debe leerse tanto como un motivo de optimismo cauteloso como un recordatorio de cuánto camino queda por recorrer”. Y advierten, sobre todo, de que “esta operación todavía no abre la puerta al uso clínico generalizado de hígados de cerdo, pero sí establece la prueba de concepto de que tales injertos pueden funcionar en humanos”.
Beatriz Domínguez-Gil, directora de la Organización Nacional de Trasplantes de España (ONT), recalca que este xenotrasplante es “el primero realizado con una finalidad terapéutica”. “Se demuestra que el hígado es capaz de funcionar y dar soporte al paciente durante 38 días y sin evidencia de rechazo. Sin embargo, el paciente termina desarrollando una microangiopatía trombótica relacionada con el xenotrasplante que obliga a la resección del injerto”, relata Domínguez-Gil en declaraciones a la plataforma especializada SMC España.
“Podemos decir que se trata de un nuevo paso en el avance de la terapia del xenotrasplante, que continúa progresando en su desarrollo clínico, pero también una evidencia de los importantes obstáculos que todavía han de superarse, como la grave complicación objetivada en este paciente”, resume Domínguez-Gil. “No obstante, estos casos nos permiten vislumbrar un futuro en el que el xenotrasplante sea una realidad clínica como terapia puente (particularmente en el caso del hígado) o como terapia de destino”, celebra la especialista.
En declaraciones al mismo portal, tanto Rafael Matesanz, fundador de la ONT, como Iván Fernández Vega, director científico del Biobanco del Principado de Asturias, señalan las fortalezas y limitaciones del avance. “Dentro de la carrera establecida en los últimos años por los investigadores de Estados Unidos y China por tomar la delantera en el campo de los xenotrasplantes, el equipo del Hospital Universitario de Anhui da con este estudio un paso muy importante”, apunta Matesanz. Y añade: “La experiencia es muy relevante. Como en otras experiencias de xenotrasplantes, son más las preguntas que se plantean que las respuestas ofrecidas, pero se ha dado un paso de gigante con una posible aplicación práctica inmediata como órgano puente, algo que hasta ahora no se había producido de una forma verosímil con los otros órganos porcinos trasplantados”. Para Fernández Vega, “marca un hito histórico” y el estudio “está muy bien documentado, con un seguimiento detallado clínico, inmunológico e histológico, lo que le otorga gran valor científico y de referencia para el campo”. “El xenotrasplante no se planteó como tratamiento oncológico curativo, sino como una estrategia de apoyo para evitar fallo hepático tras la extirpación del tumor, ya que el hígado remanente era insuficiente”, matiza este investigador de la Universidad de Oviedo.
Al otro lado de la balanza, Matesanz advierte que “sigue estando lejos, como con los demás órganos porcinos trasplantados hasta ahora, lograr su supervivencia a largo plazo”. Y Fernández Vega lamenta que el trabajo no describe la realización de una autopsia, “para confirmar ausencia de recurrencia tumoral, evaluar el estado del hígado nativo, comprender mejor las complicaciones hemorrágicas y estudiar la respuesta inmunológica sistémica”. “También persisten incógnitas importantes sobre seguridad frente a virus porcinos, duración de la función y aceptación ética y social”, concluye.
EL PAÍS





